Людям, которые страдают патологическими заболеваниями кишечника, хорошо известна видеоколоноскопия, что это такое, и как она осуществляется. Такой диагностический метод рекомендуется для выявления заболевания и для наблюдения за больным после хирургического лечения.
Что собой представляет?
Относится видеоколоноспокия к типу эндоскопических методов. Выполняется с помощью специального гибкого аппарата под названием колоноскоп. Сам аппарат вводится в полость кишечника, а все происходящее в тот момент врач может видеть на мониторе устройства. Таким образом, можно быстро и тщательно осмотреть, оценить состояние слизистой кишечника, заметить практически все патологические изменения, которые там происходят.
Но не только эту функцию выполняет колоноскоп. С его помощью врач при обследовании имеет возможность взять небольшую часть тканей кишечника для дальнейшего лабораторного исследования (так называемая биопсия). Эта уникальная возможность используется в случае наличия полипов, опухолей, эрозий, в отдельных случаях при воспалительных процессах не выявленного происхождения. Видеоколоноскопия отличается целым рядом преимуществ:
- Использование новейшего оборудования. Так, современные модели отличаются хорошей гибкостью конечного отдела, благодаря чему аппарат имеет возможность: проникнуть во все изгибы кишечника; в десятки раз увеличивать изображение выбранного участка; создать контурную детализацию; просматривать максимально четкие цифровые изображения.
- Безопасность. Сам аппарат выполнен таким образом, что травмы кишечника фактически исключены. Что же касается инфекционной безопасности, то почти все клиники, где проводится такой диагностический метод, выбирают автоматизированный метод очистки деталей аппарата. Соответственно, человеческий фактор здесь отсутствует: никто не замачивает в растворах шланги и не следит за временем его пребывания там.
- Безболезненность. Как правило, большинство пациентов выбирают проведение обследования в состоянии медицинского сна. Как утверждают врачи, это «золотой стандарт» эндоскопических методов. В развитых странах Европы его используют в 90% случаев. Благодаря этому врач имеет возможность более тщательно осмотреть все отделы кишечника. Пациент не ощущает ни присутствия инородного тела в кишечнике, ни психологического дискомфорта, связанного с особенностью процедуры. При необходимости врач сразу же может осуществить биопсию подозрительных тканей.
Когда показана и запрещена?
Видеколоноскопия - один из лучших вариантов ранней диагностики рака толстой и прямой кишок. С ее помощью удается не только выявить наличие патологии, ее локализации, но и особенности строения опухоли. В дальнейшем такая информация дает возможность подобрать лучшую тактику хирургической операции и предварительно установить прогноз для больного.
Но не только онкологические проблемы удается диагностировать благодаря колоноскопу. Неспецифический язвенный колит, абсцессы, кровоизлияния, отеки, гнойный экссудат - все это может обнаружить на мониторе врач-диагност. Благодаря колоноскопу можно заметить, насколько распространилось заболевание, и какие части, кроме прямой кишки, оно задело.
Для выявления редкой болезни Крона тоже часто используют видеоколоноскопию. Отсутствие четкого сосудистого рисунка, афтозные язвы небольших размеров, глубокие трещины обнаруживает специалист при проведении диагностического обследования. Рекомендуется использование видеоколоноскопического метода при таких симптомах:
- длительные запоры;
- хронические боли в животе невыявленного происхождения;
- диарея не известной этиологии;
- выявление слизистых или кровяных примесей в кале;
- подозрение на наличие опухоли (предварительно выявляется аппаратом УЗИ или при пальпации);
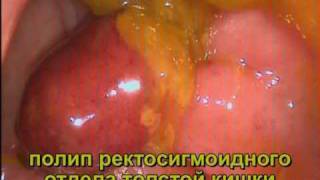
- полипы, которые уже были ранее обнаружены и оперированы;
- подозрение на острый воспалительный процесс в кишечнике;
- анемия с неустановленной причиной;
- выявление уплотнений при пальпации.
Кроме того, используется такая диагностика в случае, когда в семье пациента уже есть люди, которые болеют кишечными заболеваниями. Особенно актуально проводить обследование с колоноскопом, если несколько родственников прямой линии, но из разных поколений имели рак кишечника.
Однако не во всех случаях уместно использовать такой метод диагностики. Категорически запрещается он при таких патологиях:
- перитоните;
- тяжелых инфекционных заболеваниях;
- легочной или сердечной недостаточности на поздних стадиях;
- заболеваниях, связанных с ухудшением свертывания крови.
Как проходит обследование?
В 90% случаев выполнение диагностики не вызывает болевых ощущений и дискомфорта. Это связано, прежде всего, с особенностью кишечника и его верхним слоем. Однако у 5% пациентов такую диагностику не удается выполнить из-за непереносимости или сильной боли, которая связана с продвижением аппарата между спайками или травмой новообразований, полипов. Ощущение покалывания, вздутия являются нормальными в этом случае и не должны беспокоить пациента.
Чтобы избежать травматизма и помочь врачу в качественной диагностике, пациент должен придерживаться четких инструкций. Для начала ему придется раздеться и снять нижнее белье. Дальше пациент ложится на кушетку и занимает положение «на боку». Его колени должны максимально подтягиваться к груди.
Выполнив предварительную пальпацию прямой кишки, врач вставляет колоноскоп через анальное отверстие, который попадает в просвет кишечника и понемногу продвигается в его глубину (в меру подачи воздуха). Поскольку кишечник имеет много природных сфинктеров, пациента, которому не осуществлялась общая анестезия, могут попросить вернуться на спину или занять какое-то другое положение. В случае выявления патологических изменений на слизистой кишки врач с помощью специальных щипчиков выполняет биопсию - забор тканей для дальнейшего исследования. При этом увеличивается продолжительность выполнения обследования примерно на 1-2 минуты.
В такой момент пациент может почувствовать, что его кишки переполнены газами, это вызывает позывы к дефекации, но при правильной подготовке к обследованию такого не происходит. После окончания всей процедуры врач медленно вынимает аппарат с полости кишечника. Излишний же воздух удается отсосать через эндоскопический канал.
Дальше врач должен убедиться, что пациент чувствует себя хорошо, а если он находится под действием наркоза, анестезиолог должен его разбудить. Пока пациент одевается, врач подготавливает заключение по проведенному анализу, где указывает все изменения, которые были обнаружены. В течение следующих нескольких часов после проведения обследования человеку лучше лежать на животе. Если естественным способом газы не удается вывести, рекомендуется прием таблеток активированного угля.
Для осуществления такого обследования пациент должен обращаться к проктологу или врачу УЗИ. Если в ходе диагностики были выявлены патологические изменения или определенные заболевания, пациент должен обратиться к проктологу, хирургу или онкологу.
Нужна ли специальная подготовка накануне?
Видеоколоноскопия является тем методом диагностики, который предусматривает предварительную подготовку пациента. Так, примерно за 1-2 недели до осуществления процедуры человеку стоит отказаться от таких препаратов, как Аспирин (в разы увеличивает вероятность кровотечения, значит, и перфорации кишки), активированный уголь и препараты железа.
Лица, которые не страдают запорами, должны за 2-3 дня до введения колоноскопа сесть на специальную диету. Им категорически запрещается употреблять: картофель, хлеб, фрукты, грибы, бобовые, ягоды. Зато можно употреблять бульоны, яйца, докторскую колбасу, отварное мясо, кисломолочные продукты, рыбу, каши. Накануне (вечером) видеоколоноскопии и в день ее проведения пациенту разрешается только жидкое питье: чай, бульон, кипяченая вода.
Если обследование должно состояться утром, то примерно в 14:00-15:00 предыдущего дня следует выпить порцию касторового масла или раствор сернокислотный магнезии. Вечером можно выполнить клизму и таким образом полностью очистить кишечник. Не помогут справиться с такой задачей препараты длительного действия, в частности, Бисакодил и Пурсенид.
Утром перед обследованием придется поставить еще 1-2 клизмы, пока вода не станет полностью чистой. Нет необходимости полностью отказываться от питания. Минеральная вода, кефиры, чай, соки допускаются к употреблению. Лица, которые проходят курс лечения определенными препаратами, предварительно должны посоветоваться с врачом относительно их использования накануне и в день обследования.
Те, кто имеет проблемы с частыми запорами, указанной выше инструкции должны придерживаться более ответственно. Кроме того, в течение 3-4 дней перед осуществлением видеоколоноскопии им нужно использовать слабительные препараты, чтобы опорожнение кишечника происходило ежедневно.
Если же это становится невозможно, тогда целесообразно использовать специальные, сильнодействующие медицинские препараты для очистки кишечника. Таким, в частности, считается Фортранс, Эндофальк. Допускается использование микроклизм, средств для отвода газов, например, Эспумизана. Приходя в клинику, нужно взять с собой:
- полотенце;
- простынь;
- средство передачи информации - диск, флешка, карта памяти;
- свою амбулаторную карту;
- направление врача (не всегда требуется).
Видеоколоноскопия - это один из наиболее информативных и достоверных методов диагностики. Все чаще используют его в целях профилактики люди за 40 лет, а также в случаях, когда склонность к заболеваниям кишечника носит наследственный характер.


/rating_off.png)