Многих людей интересует вопрос – делать ли колоноскопию? Неохота, с которой пациент идет в кабинет проктолога, во многом связана со специфичностью данной области человеческого тела, а также некоторыми особенностями процедуры колоноскопии. Здесь все зависит от того, какое состояние здоровья у человека – в некоторых случаях проведение данного мероприятия становится необходимым.
Что такое колоноскопия и когда она нужна
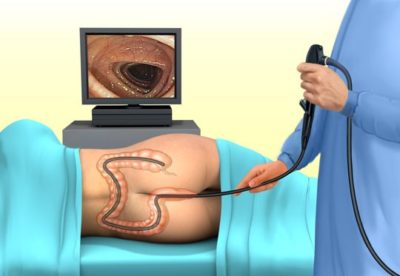
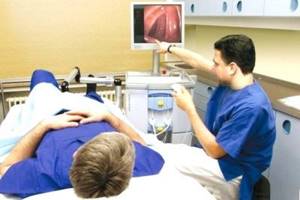
Колоноскопия представляет собой метод обследования кишечника, для чего используется специальный инструмент – колоноскоп. Процедура позволяет в режиме реального времени наблюдать за всеми процессами, происходящими в кишке. Используемое оборудование предоставляет возможность не только визуального осмотра, но и проведения малоинвазивных оперативных вмешательств, а также биопсии.
Как правило, колоноскопию назначают для изучения воспалительных процессов, язвенных и онкологических образований в толстой кишке. Показанием к проведению процедуры могут служить следующие симптомы:
- частые боли в кишечнике, сопровождающиеся вздутием, метеоризмом, диареей или запорами;
- анемия неясной этимологии;
- обнаружение полипов в прямой кишке;
- подозрение на онкологические изменения в кишечнике;
- наличие необходимости во взятии биологического материала для исследования (биопсия);
- дивертикулез;
- трещины прямой кишки, свищи, внутренний геморрой;
- присутствие кровяных примесей, гноя или слизи в каловых массах.
Как проводится колоноскопия
Многие, ища ответ на вопрос – нужно ли делать колоноскопию, опасаются данной процедуры, поскольку считают ее стыдливой, неэстетичной, негигиеничной и болезненной. На самом деле все это не так, хотя, само собой, определенный дискомфорт все же будет присутствовать. Многое здесь зависит от психологической подготовки пациента – он должен быть максимально расслаблен и не думать ни о чем плохом.
Поскольку колоноскопия предназначена для осмотра толстого кишечника, само собой, что во время процедуры он в обязательном порядке должен быть пустым. За два дня до мероприятия необходимо отказаться от пищи, которая провоцирует формирование больших каловых масс, например, черного хлеба, картофеля, свеклы, свежих фруктов и т.д. Всю эту еду нужно заменить легкими и легко усваиваемыми продуктами – супами, кисломолочкой и прочим.
В день проведения колоноскопии от еды следует отказаться вообще. Воду можно пить, но только негазированную.
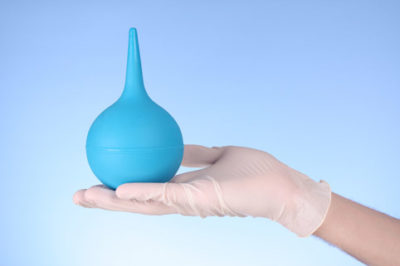
Чтобы максимально качественно очистить кишечник, нужно принять легкое слабительное или поставить очистительную клизму, что особенно актуально, если у пациента присутствует запор.
Пациенту требуется раздеться ниже пояса и лечь на специальную кушетку на бок. Ноги подгибаются под себя. Колоноскоп вводится в прямую кишку и контролируется специалистом. Если аноректальная область воспалена или болезненна (например, если присутствует геморрой), то прибегают к помощи анестезирующих средств. Обезболивание может быть как местным, так и общим – внутривенным. Последний способ используется, если состояние больного крайне тяжелое, что исключает стандартное проведение процедуры исследования толстой кишки.
По мере продвижения инструмента вверх по кишке пациент может чувствовать определенный дискомфорт, связанный не только с фактом присутствия инородного тела в заднем проходе, но и расширением кишечника за счет подаваемого через колоноскоп воздуха. Стандартная процедура, ставящая перед собой исключительно диагностическую цель, длится порядка 10-15 минут. Малоинвазивное вмешательство, в зависимости от сложности заболевания, может длиться до часа или даже больше.
Выведение колоноскопа из кишки сопровождается автоматической откачкой воздуха. Оставшаяся его часть позже выйдет естественным путем. Важное преимущество диагностического метода заключается в том, что после него не нужно соблюдать постельный режим или особую диету – человек может возвращаться к обычной жизни сразу же после выхода из кабинета доктора.
Как часто можно делать колоноскопию кишечника
Из всего вышеописанного легко можно сделать вывод, что колоноскопия представляет собой не только современный и высокоэффективный универсальный способ изучения и лечения толстого кишечника, но и совершенно безопасную процедуру, во время которой пациент, как правило, чувствует себя нормально.
Ответ на вопрос – как часто надо делать колоноскопию, зависит от множества факторов. В первую очередь, необходимо говорить о том, что данная процедура проводится исключительно на основе соответствующего назначения лечащего врача. То есть, самостоятельно проходить подобное мероприятие категорически запрещено.
Профилактические осмотры настоятельно показаны, особенно если у человека уже ранее были различные заболевания кишечника и, тем более, если проводилось хирургические вмешательство. В данном случае колоноскопию нужно делать как минимум 2-3 раза в пять лет.
После достижения пожилого возраста данная процедура проводится раз в год. Это нужно для того, чтобы вовремя выявить патологические изменения в толстой кишке, которые с возрастом могут возникать намного чаще. Особенно это помогает для своевременной диагностики злокачественного новообразования.
Если в семье уже отмечались случаи онкологии, проходить регулярный осмотр с помощью колоноскопии желательно уже после 40 лет. Дело в том, что наследственный фактор на самом деле играет очень важную роль, а потому такие люди находятся в группе риска.
Повторное прохождение процедуры настоятельно рекомендуется, если на то есть хотя бы одна из нижеперечисленных причин:
- признаки рецидива ранее излеченного заболевания. К сожалению, подобное случается достаточно часто. Это может быть связано не только с особенностями непосредственно самого недуга, а именно его склонности к повторному развитию, но и несоблюдением пациента рекомендаций врачей, например, диеты, образа жизни и т.д.;
- предыдущая колоноскопия была проведена не по правилам или не дала желаемого результата плане получения достаточного количества информации для составления клинической картины заболевания. Также подобная необходимость может возникнуть, если потребуется повторное малоинвазивное вмешательство (операция в два этапа и т.д.);
- не удается установить диагноз, несмотря на проведение всех необходимых исследовательских и диагностических мероприятий;
- личное желание пациента, который не уверен в правильности установленного диагноза или имеет какие-то другие причины требовать повторную колоноскопию.
Профессионализм хирурга, современное оборудование, точность, ответственность и аккуратность – это именно те факторы, которые способствуют тому, что колоноскопию можно и надо делать хотя бы раз в год-два. Благодаря вышеперечисленным особенностям, травматизм процедуры находится на крайне низком уровне. Это же касается случаев, когда у пациента присутствует тяжелая патология прямой кишки – внутренний или внешний геморрой, трещины, язвы, прочие воспалительные процессы, доставляющие больному массу неудобств.
Как часто нужно делать колоноскопию? Как только возникнет необходимость в ее проведении. Современная медицина позволяет проводить столь специфическую процедуру на очень высоком уровне, с сохранением здоровья пациента. Поэтому бояться ее не нужно – малейшие признаки появления проблем с кишечником должны стать сигналом к тому, чтобы немедленно посетить профильного специалиста, а не их игнорирования, что может приводить к значительным осложнениям.


/rating_off.png)